Dans la littérature, on estime entre 10 et 20 % le nombre de personnes souffrant de troubles fonctionnels intestinaux, avec une prédominance féminine. Un chiffre certainement sous-estimé puisque les symptômes abdominaux, plus ou moins gênants, ne conduisent pas toujours à consulter un médecin. Si on sait décrire cet inconfort digestif, l'étiologie précise et les mécanismes en jeu restent à éclaircir.
Un ensemble de symptômes difficiles à supporter au quotidien
Les troubles fonctionnels intestinaux, également appelés syndrome de l'intestin irritable ou colopathie fonctionnelle, regroupent un ensemble de symptômes touchant la sphère abdominale. Ces problèmes digestifs se manifestent par des maux de ventre, un inconfort abdominal récurrent marqué par des ballonnements et des flatulences et un transit irrégulier ponctué de diarrhées ou de constipation. Les symptômes sont soulagés par la défécation. Ces troubles évoluent différemment, selon les individus. Dans la majorité des cas, ils ont un retentissement fort sur la qualité de vie. L'évolution est très liée à l'environnement ou au contexte, ce qui suggère une composante psychologique non négligeable. D'un point de vue physiopathologique, aucune lésion organique n'est observée. Le diagnostic repose donc principalement sur l’observation clinique et l'élimination d'une maladie organique (maladie inflammatoire chronique de l'intestin, maladie cœliaque), en s'appuyant sur les résultats d'analyse sanguine ou d'examen de l'intestin (coloscopie).
La composante psychologique : un élément de réponse, mais pas le seul
Les troubles intestinaux récurrents sont généralement associés à un état de stress et d'anxiété, sans savoir si ces derniers sont une cause, un facteur d'aggravation ou une conséquence des symptômes abdominaux. Une émotion forte peut favoriser la survenue d'un épisode symptomatique. De même, le retentissement psychologique et social est retrouvé chez la majorité des personnes souffrant du syndrome de l'intestin irritable. Une psychothérapie ou des séances de relaxation sont proposées en complément du traitement médicamenteux. L'alimentation semble également être un autre facteur étroitement associé aux troubles fonctionnels intestinaux. Les aliments fermentescibles sont généralement mal supportés et accentuent les ballonnements et les douleurs abdominales. Les conseils diététiques sont donc incontournables, mais il n'y a pas de régime alimentaire universel à conseiller. Certains aliments comme les FODMAPs sont généralement déconseillés, de même que la consommation d'eau gazeuse. Les comportements, comme l'activité physique, sont à privilégier.
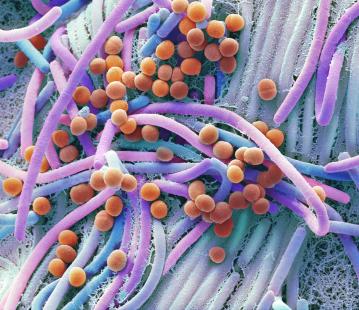
Le microbiote : un rôle déterminant mais non élucidé
Scruté et étudié depuis plusieurs années pour comprendre son rôle et son implication sur l'état de santé et le fonctionnement de l'organisme, le microbiote semble être déterminant dans le syndrome de l'intestin irritable. Autrefois dénommé flore intestinale (terme considéré comme réducteur), le microbiote est constitué d'environ 100 000 milliards de bactéries, correspondant à environ 500 espèces différentes. Ces populations bactériennes vivent en équilibre mais cette symbiose peut être perturbée pour des raisons diverses comme une pathologie infectieuse ou la prise de médicament. Le déséquilibre, ou dysbiose, pourrait expliquer la survenue des troubles fonctionnels intestinaux mais les mécanismes demeurent non élucidés ; des travaux sont menés pour mieux comprendre les interactions entre cette population bactérienne intestinale et le fonctionnement de l'intestin.
Une stratégie thérapeutique par défaut
Actuellement, la prise en charge des patients souffrant de côlon irritable est principalement symptomatique. En fonction du tableau clinique, l'arsenal médicamenteux comprend un antispasmodique (pinavérium, phloroglucinol), un laxatif de lest ou osmotique, ou un antidiarrhéique de type ralentisseur de transit. Pour compenser les perturbations du microbiote, le recours aux probiotiques est envisagé ; certaines souches de lactobacilles et de bifidobactéries (Bifidobacterium infantis 35624) ont montré des résultats positifs sur l'évolution de cette affection digestive, avec une amélioration de l'hypersensibilité viscérale et des symptômes associés. Cependant, les recherches se multiplient pour sélectionner les souches et les doses les plus efficaces. Autre option à l'étude, la transplantation fécale fait également l'objet d'une recherche active. Cette méthode consiste à introduire un microbiote provenant d'un donneur sain à un malade, afin de restaurer la flore. Elle est actuellement indiquée dans le cadre des infections récidivantes à Clostridium difficile.

Article précédent
Comment soigner les colères intestines
Article suivant
Étape par étape, le voyage digestif du médicament
Trois ordonnances à digérer
Comment soigner les colères intestines
Intestin irritable : une affaire de bactéries
Étape par étape, le voyage digestif du médicament
Testez-vous : Questions en transit
Conseils nutritionnels pour tube digestif heureux
Connaissez-vous l’hépatite médicamenteuse ?
La révolution des antiviraux à action directe
Quand les troubles digestifs s'invitent au comptoir
Dépistage du cancer colorectal : la précision de l’immunologie
Pharmaco pratique
Accompagner la patiente souffrant d’endométriose
3 questions à…
Françoise Amouroux
Cas de comptoir
Les allergies aux pollens
Pharmaco pratique
Les traitements de la sclérose en plaques